自新型冠状病毒(2019-nCoV)肺炎疫情爆发以来,易感人群和重症、死亡病例成为关注焦点。
2020年1月底,《柳叶刀》在线发表的两篇流行病学和临床特征报道结果显示,新型冠状病毒肺炎患者合并糖尿病的比例为12%~20%[1,2]。
国内媒体分析报道中死亡病例的既往史,其中47.8%合并糖尿病[3]。
这些数据提示,糖尿病患者可能是新型冠状病毒的易感人群,且预后不良。
大量数据证实:糖尿病患者面临感染高风险,且与重症及死亡密切相关
以往众多证据表明,糖尿病患者各种感染风险显著增加,包括细菌、病毒等多种病原体,其中下呼吸道感染是常见类型;而且,糖尿病患者合并感染更易发展为重症,增加住院率与死亡率。
1
各种感染相关住院患者:糖尿病患者不仅比例高,且死亡风险大[4]。
因各种感染性疾病而住院的患者中,29%合并糖尿病;
糖尿病患者住院期间死亡风险增加30%,随访期间死亡风险增加20%。
2
流感相关肺炎:这是临床最常见的病毒性肺炎之一,糖尿病患者更易感。
对中国浙江2017~2018重度流感流行的多中心、回顾性、观察性研究显示,糖尿病患者发生甲型流感相关重症肺炎的风险是非糖尿病患者的2.04倍[5];
2009年因甲型H1N1流感收入重症监护室(ICU)治疗的糖尿病患者人数是非糖尿病患者的4.29倍[6]。
3
在以往的冠状病毒流行中:糖尿病患者也更高危。
2003年急性呼吸窘迫综合征(SARS)糖尿病患者死亡率、收入ICU及需要机械通气治疗率是非糖尿病患者的3.1倍[7];
2014年爆发的中东呼吸综合征冠状病毒(MERS-Cov)感染,糖尿病也是发展成重症病例的高危因素[8]。
4
本次新型冠状病毒肺炎:糖尿病患者更易发展为重症。
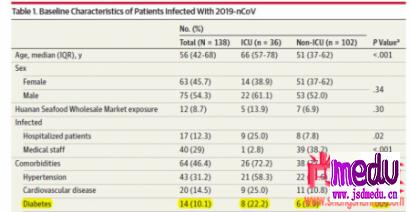
2020年2月7日,JAMA发表了大学中南医院138例新冠患者临床特征分析,结果显示需收入ICU治疗的糖尿病患者人数是不需ICU治疗者的3.8倍(22.2%vs.5.9%,P=0.009,表1)[9]。
表1.需收入ICU治疗的新冠肺炎患者中,同时患有糖尿病的比例显著高于不需ICU治疗者

导致这种情况的原因是什么?探讨其可能机制将有助于从源头遏制或延缓疾病发生及进展。
溯源可能机制:免疫功能低下,高血糖是重要罪魁之一
糖尿病容易合并感染,且病程进展很迅速,其原因可能是多方面的。
这类患者通常为老年且有多种并发症,长期血糖控制不良及合并低蛋白血症、贫血等营养不良状态,多器官处于严重受损甚至衰竭前期,一旦发生感染等应激事件均有可能触发多器官功能衰竭。
糖尿病患者常存在免疫功能下降,包括CD3+T细胞减少、CD4+/CD8+T细胞比例失调、NK细胞活性下降,T细胞应答能力下降,中性粒细胞功能减退,炎性细胞因子释放减少,抗氧化系统受到抑制,体液免疫应答紊乱等。
因此,糖尿病患者更易合并各种感染,而感染后又易形成恶性循环,即感染导致难以控制的高血糖,而高血糖进一步加重感染[6,10]。
免疫功能低下的一个重要原因是高血糖。
糖基化增加可抑制淋巴细胞和巨噬细胞释放白介素-10(IL-10),高血糖可降低多形核白细胞的流动性、趋化性和吞噬性。
随着HbA1c水平升高,糖尿病患者免疫球蛋白糖基化程度也增加,而这将直接损害抗体的生物学功能[10,11]。
研究发现,糖尿病患者不仅肺炎发生风险增加(HR=1.92,95%CI:1.84~1.99),而且肺炎风险随着HbA1c水平的升高而显著增加(P≤0.002)[10]。
此外,高血糖水平还与糖尿病合并感染患者的死亡率增加密切相关,住院期间中位血糖水平>10mmol/L的患者院内死亡风险是血糖水平<7.8mmol/L患者的3倍(表2)[4]。
表2.糖尿病合并感染的住院患者中,血糖水平较高者院内死亡风险更大
 因此,从糖尿病患者合并感染的机制来看,及早有效地控制血糖将有助于患者提高自身免疫力,更好地应对新型冠状病毒肺炎的挑战。
因此,从糖尿病患者合并感染的机制来看,及早有效地控制血糖将有助于患者提高自身免疫力,更好地应对新型冠状病毒肺炎的挑战。抗疫期间,“长处方”助力糖尿病患者控糖达标
糖尿病患者需长期坚持血糖管理,其中药物治疗是重要措施之一。
疫情之下,为减少患者到医疗机构就诊配药次数,同时满足慢性病的长期治疗需求,国家医保局及时出台“长处方”报销政策,糖尿病患者经诊治医院医生评估后,处方用药量可达3个月之久。
“长处方”便民利民,临床医师可根据患者情况选择降糖药物,以满足个体化治疗需求。
药物选择应综合考虑有效性及安全性等各种因素,适合长处方的降糖药物应既能满足长期控糖达标的要求,又应尽量减少不良反应如低血糖的发生风险。
鉴于糖尿病患者的高危性特点,应尽快、尽早实现血糖控制达标,以最大限度地降低患者合并感染及进展为重症的风险。
对于长期血糖控制良好的患者,长处方可维持原先治疗方案不变;对于既往血糖控制欠佳,或血糖水平较高的新诊断患者,及早联合治疗有助于更好地控制血糖。
2020年美国糖尿病协会(ADA)指南作出重要更新,建议某些患者可考虑早期联合治疗,以避免治疗失败(A级推荐)[12]。
这一更新建议主要是基于VERIFY研究,其结果证实,新诊断2型糖尿病患者早期联合(二甲双胍+维格列汀)治疗,与二甲双胍单药起始阶梯治疗相比,可显著减少首次治疗失败相对风险49%(P<0.0001,图1),降低继发治疗失败风险36%(P<0.0001);早期联合治疗的患者在长达5年的随访中HbA1c水平持续更低,达标率更高;而且,早期联合治疗安全性良好,低血糖风险与阶梯治疗组相似[13]。

图1.早期联合治疗显著降低首次治疗失败风险
结论
当糖尿病遇上新冠肺炎,这场抗疫斗争将更具挑战性。
高血糖是导致糖尿病患者免疫功能低下,从而更易合并感染、进展为重症的一个重要原因。
因此,即便在疫期糖尿病患者也需坚持长期控糖,可充分利用“长处方”政策,选择合理的治疗方案。
早期联合策略可显著、持续改善患者长期血糖控制情况,可帮助患者应对疫情,安全控糖。